Publicatiedatum 24-01-2023
Inhoudsopgave
1.1 Voorwoord
1.2 Vraagstelling
2 Totaal doodsoorzaken 2015-2020
3 Onderliggende doodsoorzaak COVID-19
4 Verwerving en codering van COVID-19 als onderliggende doodsoorzaak
4.1 WHO richtlijn wanneer COVID-19 als doodsoorzaak op te geven
4.2 Advies CBS wanneer COVID-19 als onderliggende doodsoorzaak in te vullen
4.3 CBS volgt WHO bij codering COVID-19 als onderliggende doodsoorzaak
4.4 Verwacht minus werkelijk aantal doodsoorzaken
4.5 Aanwijzingen van fouten bij vaststellen doodsoorzaken
4.6 Noodzaak reflectie van CBS op gehanteerde methode en richtlijn
5.1 Beperkt effect preventiemaatregelen en isolatieprotocollen
5.2 Invloed op aantal coronadoden
1 Inleiding
1.1 Voorwoord
Dit artikel is een update van een eerdere publicatie. Aanvullend zijn hier extra kopjes toegevoegd ten behoeve van de leesbaarheid. Bovendien zijn de verwijzingen bij de voetnoten 5 en 12 aangepast. Verder is in paragraad 4.1 een afbeelding toegevoegd met de WHO tekst om overlijden ten gevolge van COVD-19 te kunnen vaststellen. Ten slotte zijn de CBS cijfers over de bevolkingsaantallen aangepast.
In juni 2022 heeft het CBS namelijk in stilte met terugwerkende kracht de bevolkingsaantallen over de jaren 2019 en 2020 aangepast. Dit in verband met een dubbeltelling. Over deze fout van het CBS is eerder gepubliceerd en op 29-06-2022 geüpdatet https://onderzoekvaccins.nl/84-000-verschil-bij-gemiddelde-bevolking-in-cbs-tabellen/
In afwijking van de eerdere publicatie dateren de cijfers in deze update van na CBS correctie. Hierdoor treden verschillen op in de tabellen 3.1 en 3.6 inclusief de cijfers in de berekening daaronder. Dat geldt ook voor tabel 3.7 en de resultaten daaronder. Het heeft geen inhoudelijke invloed op de strekking van het betoog.
1.2 Vraagstelling
Overlijdt iemand, dan stelt een arts vast wat rechtstreeks de dood tot gevolg heeft gehad en de daarbij behorende onderliggende oorzaken. Die informatie wordt naar het CBS gestuurd. Het CBS controleert en verwerkt die gegevens tot de doodsoorzaken statistieken. De vraag is of er in dat proces van verwerven en verwerken ook factoren zijn aan te wijzen die voor een substantiële ruis kunnen zorgen met betrekking tot de hardheid van de vastgestelde COVID-19 doden.
2 Totaal doodsoorzaken 2015-2020
In figuur 1 zien we een overzicht van het aantal doodsoorzaken, c.q. het aantal doden, in de jaren 2015 t/m 2020.
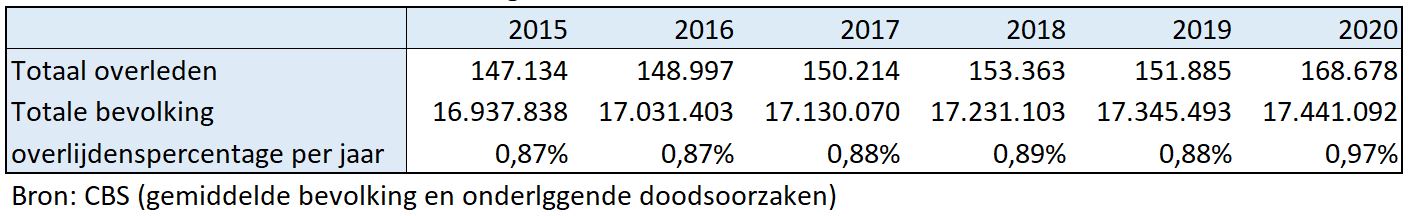
Figuur 1: Totaal onderliggende doodsoorzaken in 2015 t/m 2020 [1]
In de periode 2015 t/m 2019 schommelt het overlijdenspercentage tussen de 0,87% en de 0.89%. De 0.89% in 2018 is te verklaren vanuit de griepepidemie die toen vrij heftig was. De 0,97% in 2020 is een opmerkelijke toename.
3 Onderliggende doodsoorzaak COVID-19
Of COVID-19 een groot deel van de oversterfte kan verklaren hangt mede af van de plausibiliteit van het aandeel COVID-19 als doodsoorzaak. Om dit nader te onderzoeken kijken we op hoofdlijn naar de verschillen in doodsoorzaken tussen 2019 en 2020 in figuur 2. In het deel ‘Oversterfte 2021’ wordt nog eens meer specifiek ingegaan op het onderdeel overlijden wegens ziekten van de ademhalingswegen.
 Figuur 2: COVID-19 en overige onderliggende doodsoorzaken in 2019 en 2020
Figuur 2: COVID-19 en overige onderliggende doodsoorzaken in 2019 en 2020
De daling van de ‘Overige doodsoorzaken (excl. COVID-19)’ met 3380 en de stijging van 20.173 met COVID-19 als doodsoorzaak leiden tot een totale de toename van 16.793 doodsoorzaken in 2020 ten opzichte van 2019.
Om een beeld te krijgen waar de daling van 3380 bij de ‘Overige doodsoorzaken (excl. COVID-19)’ vandaan komt, kijken we naar de onderstaande figuur 3. Hierin staan de 5 grootste onderliggende doodsoorzaken in 2019 in volgorde van grootte. Deze onderdelen laten allemaal een relatieve daling zien in 2020 ten opzichte van 2019. Bij 3 van de 5 is ook een absolute daling te zien: ‘ziekten van hart en vaatstelsel’, ‘psychische stoornissen’ (inclusief de ziekten van het zenuwstelsel) en ‘ziekten van de ademhalingsorganen’.
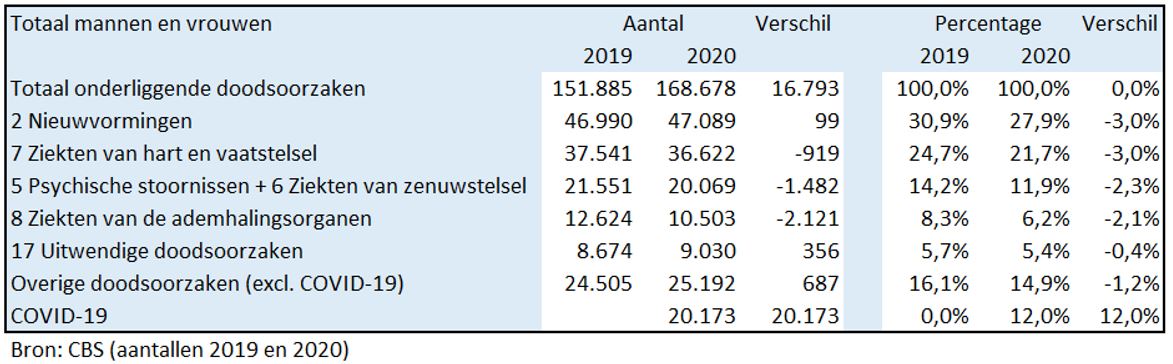 Figuur 3: COVID-19 en de 5 grootste onderliggende doodsoorzaken in 2019 en 2020
Figuur 3: COVID-19 en de 5 grootste onderliggende doodsoorzaken in 2019 en 2020
Het gaat hier om de onderliggende doodsoorzaak van de ziekte die uiteindelijk rechtstreeks de dood tot gevolg heeft gehad. De mate waarin COVID-19 telkens heeft bijgedragen aan het overlijden speelt in deze statistiek geen rol. Het maakt hier niet uit of COVID-19 de spreekwoordelijke laatste druppel is geweest of dat het de emmer eerst volledig heeft gevuld alvorens het te doen laten overlopen. Een onderscheid in deze statistiek tussen overlijden met en zonder nevenaandoeningen zou daar al meer duidelijkheid over kunnen verschaffen.
4 Verwerving en codering van COVID-19 als onderliggende doodsoorzaak
De verwerving van de doodsoorzaak is geformaliseerd in Wetgeving Wet op de lijkbezorging. Komt iemand te overlijden dan dient volgens artikel 3 van de Wet op de lijkbezorging een (schouw)arts dit vast te stellen. Deze arts is volgens art.7 verplicht om twee papieren formulieren in te vullen: een overlijdensverklaring en een doodsoorzaakverklaring. In het eerste formulier staat alleen dát de persoon is overleden. Op het tweede formulier moet de doodsoorzaak en de onmiddellijk daarmee samenhangende gegevens worden vermeld ten behoeve van de statistiek. Hier wordt de causale keten weergegeven die tot het overlijden hebben geleid. Deze doodsoorzaakopgave is verplicht op grond van art.12a van de Wet op de lijkbezorging. [2]
4.1 WHO richtlijn wanneer COVID-19 als doodsoorzaak op te geven
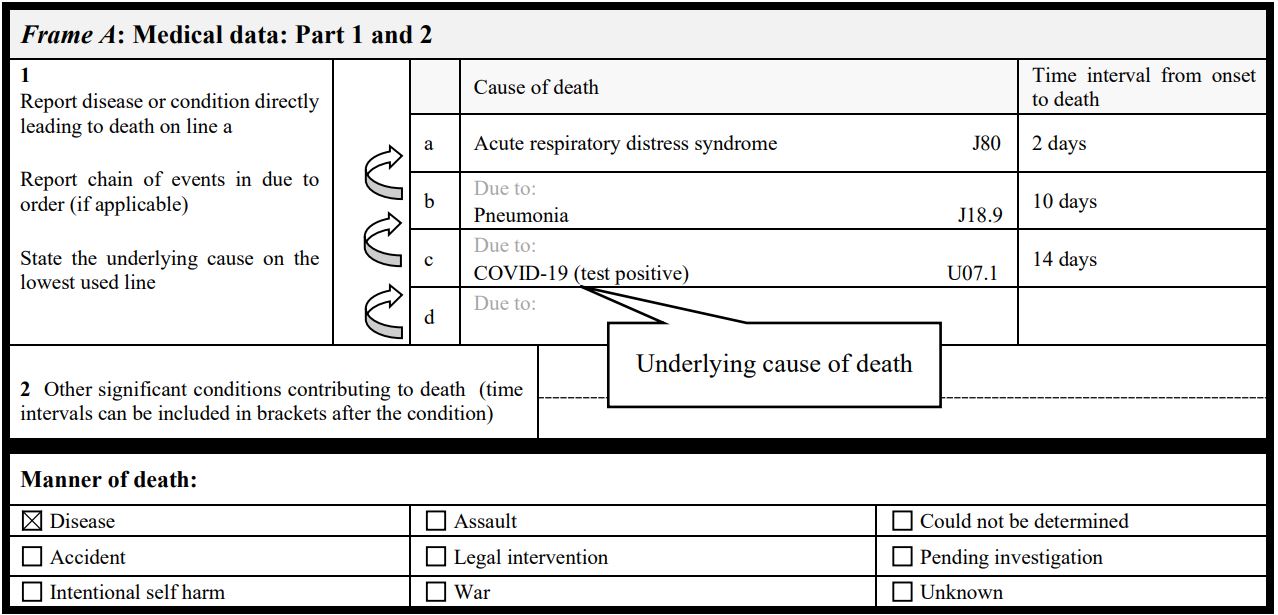
Bij de adviezen aan de artsen, wanneer COVID-19 als doodsoorzaak moet worden opgegeven, volgt het CBS de richtlijnen van de WHO.
 Afb 04a WHO richtlijn doodsoorzaak - technical note 2020-06-07 [3]
Afb 04a WHO richtlijn doodsoorzaak - technical note 2020-06-07 [3]
De WHO wijst er op dat er veel coronavirussen zijn waarmee mensen geïnfecteerd kunnen raken. Daarom is COVID-19 gedefinieerd als officiële term voor coronavirus SARS‑CoV-2. Verder roept de WHO op om COVID-19 als doodsoorzaak te gebruiken op de doodsoorzaakverklaring bij alle overledenen waar de ziekte de dood heeft veroorzaakt of waarvan wordt aangenomen dat deze de dood heeft veroorzaakt of ertoe heeft bijgedragen.
…”Recording COVID-19 on the medical certificate of cause of death COVID-19 should be recorded on the medical certificate of cause of death for ALL decedents where the disease caused, or is assumed to have caused, or contributed to death.”…[3]
 Figuur 4b: WHO medical certificate of cause of death WHO [3]
Figuur 4b: WHO medical certificate of cause of death WHO [3]
De WHO geeft ook richting aan de vormgeving, zie figuur 4. Hoe voorkomen kan worden, dat professionals in vergelijkbare gevallen tot een andere diagnose komen van de onderliggende doodsoorzaak, wordt niet duidelijk gemaakt.
4.2 Advies CBS wanneer COVID-19 als onderliggende doodsoorzaak in te vullen
Doodsoorzaakformulier B
Het doodsoorzaakformulier wordt ook wel het B-formulier genoemd. Het CBS instrueert de (schouw)arts bij het invullen van het B-formulier volgens de leidraad van de WHO. Om COVID-19-sterfte goed in kaart te brengen wordt voor statistische doeleinden de volgende omschrijving gehanteerd:
…”Een overlijden als gevolg van COVID-19 wordt gedefinieerd als een overlijden aan een klinisch compatibele ziekte, in het geval van bevestigde of vermoedelijke/waarschijnlijke COVID-19, tenzij er een duidelijke andere doodsoorzaak is die niet gerelateerd kan zijn aan COVID-19 (bv. lichamelijk letsel door een ongeluk). Er mag geen periode van volledig herstel van COVID-19 zijn tussen ziekte en overlijden.”…[4]
Volgens het CBS heeft deze instructie tot doel dat de melders op een gelijkwaardige en daardoor vergelijkbare wijze het formulier gaan invullen. Het belang wordt benadrukt om de causale keten compleet te specificeren op het B-formulier en dat alle bekende nevenaandoeningen worden vermeld. Het CBS geeft twee voorbeelden [5], te zien in figuur 5.
 Figuur 5: CBS voorbeelden doodsoorszakenverklaring [5]
Figuur 5: CBS voorbeelden doodsoorszakenverklaring [5]
Betrouwbaarheid
Het CBS controleert op volledigheid aan de hand van de ontvangen sterfterecords uit de Basisregistratie Personen (BRP). Verder vindt er correspondentie plaats met artsen over doodsoorzaakverklaringen die onduidelijk of incompleet zijn [6]. Maar hoe zit het nu met de controle op de validiteit? Het CBS geeft toe dat de betrouwbaarheid van deze cijfers zo groot is als de mensen die met kennis en kunde die formulieren invullen. Het bepalen van de onderliggende doodsoorzaak is soms lastig bijvoorbeeld bij het vaststellen of iemand met of door COVID-19 is overleden. Het CBS gaat ervan uit dat dit op de juiste wijze plaatsvindt, omdat dit het domein is van artsen [7].
In het rapport "Sterfte en oversterfte in 2020 en 2021" van het CBS en het RIVM wordt een heel hoofdstuk (H7) gewijd aan de 162 meldingen van (schouw)artsen waarbij vaccinatie als doodsoorzaak is vermeld. Naar deze meldingen wordt zeer kritisch gekeken door het CBS, terwijl er niet eens zicht is op het begin van een reflectie naar de methode die het CBS gebruikt om COVID-19 als doodsoorzaak vast te stellen. De verwijzing naar de richtlijn van de WHO wil niet zeggen dat je geen onderzoek kan doen of laten doen naar de betrouwbaarheid van de resultaten die dat oplevert [8].
Validiteit
Deze kanttekening bij de betrouwbaarheid is ook een indicatie voor de validiteit. Het bepaalt mede de geldigheid van de methode en daarmee de waarde van het resultaat. Het plaatst op zijn minst een kanttekening bij de hardheid van de ruim 20.000 sterfgevallen met COVID-19 als onderliggende doodsoorzaak. Vertrouwen in de professionaliteit van de (schouw)arts is goed, maar controle is beter. Dat geldt ook voor de controle op validiteit en betrouwbaarheid van de opgegeven onderliggende doodsoorzaken.
onderzoek naar betrouwbaarheid
In 1986 heeft een groep huisartsen al onderzoek gedaan naar de betrouwbaarheid van de informatie op het B-formulier en daarvan afgeleid de betrouwbaarheid van de statistiek van de doodsoorzaken. Uit het onderzoek, dat is gepubliceerd in het Nederlands Tijdschrift voor Geneeskunde, kwam naar voren dat bij 87 (24%) van de 365 overleden patiënten niet de juiste doodsoorzaak op de B-formulier was ingevuld [9].
Een recenter maar beperkt onderzoek uit 2018, dat is gepubliceerd in Medisch Contact, meldt ook dat het invullen van de B-formulieren een verontrustend beeld laat zien. Volgens de onderzoekers lijkt dit voornamelijk het gevolg te zijn van onvoldoende causaal denken, hetzij als gevolg van te weinig algemene kennis op dit gebied, hetzij door tijdgebrek, hetzij door desinteresse. [10]. Hieruit volgt dat de professionaliteit van de (schouw)arts geen voldoende voorwaarde is om bij dit onderdeel een (steekproefsgewijze) controle op validiteit en betrouwbaarheid achterwege te laten.
4.3 CBS volgt WHO bij codering COVID-19 als onderliggende doodsoorzaak
De onderliggende doodsoorzaak wordt bij het CBS volgens de richtlijnen van de ICD-10-classificatie van de WHO gecodeerd [11]. Bij het coderen van de doodsoorzaken op het doodsoorzakenformulier geeft de WHO de volgende aanwijzing:
…” Although both categories, U07.1 (COVID-19, virus identified) and U07.2 (COVID-19, virus not identified) are suitable for cause of death coding, it is recognized that in many countries detail as to the laboratory confirmation of COVID-19 will NOT be reported on the death certificate. In the absence of this detail, it is recommended, for mortality purposes only, to code COVID-19 provisionally to U07.1 unless it is stated as “probable” or “suspected.”…[12]
ICD-10 code U07.1 (virus geïdentificeerd)
Er zijn dus twee codes: U07.1 (virus geïdentificeerd) en U07.2 (virus niet geïdentificeerd). Deze codes worden dus toegekend nadat COVID-19 al op het doodsoorzakenformulier is terechtgekomen. Bij U07.1 heeft een laboratoriumtest uitgewezen dat het virus aanwezig was. In de praktijk komt dit neer op een positieve PCR-test. U07.2 wordt toegekend als COVID-19 is vastgesteld op basis van een diagnose aan de hand van symptomen, zonder laboratoriumtest.
Beperkte rol ICD-10 code U07.2 (virus niet geïdentificeerd)
Het kan echter ook zijn dat COVID-19 op het doodsoorzakenformulier staat zonder dat bekend is of er een test heeft plaatsgevonden of dat er symptomen zijn vastgesteld. Ook in dat geval wordt voorlopig code U07.1 gebruikt. Eigenlijk zou code U07.2 meer voor de hand liggen dan code U07.1. De WHO geeft niet aan waarom in die gevallen code U07.1 moet worden gebruikt. Een aparte code voor deze groep was waarschijnlijk nog beter geweest. Door de huidige keuze zal de groep ‘virus geïdentificeerd’ in omvang toenemen en daarmee wordt COVID-19 als onderliggende doodsoorzaak steviger gepositioneerd. In de praktijk speelden de codes vooral een rol in maart en april 2020 toen er nog niet grootschalig werd getest. In de loop der tijd door het uitbouwen van de testinfrastructuur hebben vanaf 2021 vrijwel alle COVID-19 doden nu code U07.1.
4.4 Verwacht minus werkelijk aantal doodsoorzaken
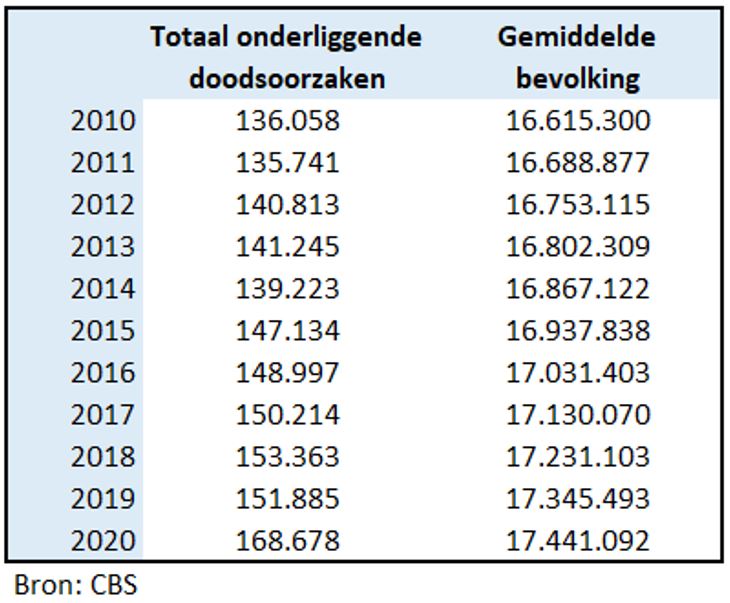
Figuur 6: Totaal onderliggende doodsoorzaken en de gemiddelde bevolking in 2010 t/m 2020
We kunnen nu een analyse doen van het aantal doodsoorzaken dat we observeren ten opzichte van wat we verwachten, om te kunnen bepalen of de stijging in de lijn der verwachtingen ligt of niet. In figuur 6 zien we in de periode 2010 t/m 2019 een gestage stijging van het aantal doodsoorzaken. De totale bevolking stijgt in die periode ook gestaag. Door de hoge samenhang (r=0,945) is de omvang van de bevolking in 2020 een goede voorspeller van het aantal te verwachte doodsoorzaken in dat jaar. We gebruiken daarvoor de lineaire regressievergelijking: Y = b + aX
De hellingshoek (a= 0,0259497) en het snijpunt met de Y-as (b= -295.127,7) zijn bepaald uit de totale onderliggende doodsoorzaken en bevolkingsomvang tussen 2010 t/m 2019.
Vullen we in de formule de bevolkingsomvang (X= 17.441.092) van 2020 in dan komt daar een geschatte omvang uit van het totaal aan onderliggende doodsoorzaken in 2020:
Y = b + aX
Y = -295.127,7 + 0,0259497 x 17.441.092
Y = 157.464
Met de geschatte waarden voor het jaar 2020# is nu de oversterfte te bepalen. Dat is het werkelijke verschil tussen 2020(b) en 2019(a) minus het verwachte verschil tussen geschatte waarde in 2020#(c) en 2019(a):
(Geschatte oversterfte)=(werkelijke verschil) - (geschatte verwachte verschil)
(2020 - 2020#)= (2020 - 2019)- (2020# - 2019)
(b - c) = (b - a) – (c - a)
11.214 = 16.793 - 5.579
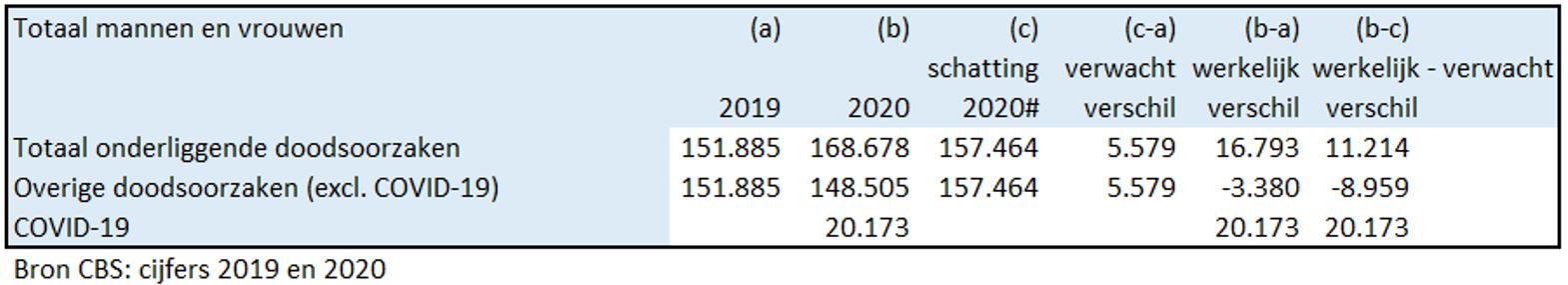 Figuur 7: Werkelijk minus verwacht verschil van het totaal aantal doodsoorzaken in 2020 (oversterfte)
Figuur 7: Werkelijk minus verwacht verschil van het totaal aantal doodsoorzaken in 2020 (oversterfte)
Uit figuur 7 wordt duidelijk dat van de 20.173 sterfgevallen die COVID-19 als onderliggende doodsoorzaak hebben er 11.214 te verklaren zijn uit de geschatte oversterfte. Het resterende deel 8.959 (20.173-11.214) wordt verklaard uit de ondersterfte bij de Overige doodsoorzaken (excl. COVID-19). De werkelijke daling (3.380) is ongeveer eenderde van de verwachte daling (8.959). Dit is een sterke aanwijzing voor de aanwezigheid van ruis bij het vaststellen van COVID-19 als doodsoorzaak.
4.5 Aanwijzingen van fouten bij vaststellen doodsoorzaken
Het CBS krijgt de informatie over de onderliggende doodsoorzaken van de (schouw)artsen. Uit onderzoek blijkt dat het al langer bekend is dat artsen fouten maken bij het invullen van het B-formulier [9] [10]. Verder geeft ook het CBS aan dat het met of door COVID-19 overlijden een lastig onderdeel is bij het invullen van het B-formulier. [7] En artsen kunnen verschillend omgaan met de huidige richtlijn van het CBS die overlijden als gevolg van COVID-19 definieert als een overlijden aan een klinisch compatibele ziekte, in het geval van bevestigde, vermoedelijke of waarschijnlijke COVID-19 [3]. Er staat niet dat er ook een aantoonbaar oorzakelijk verband moet zijn tussen de (vermoedelijke) aanwezigheid van COVID-19 en de doodsoorzaak. Bij de doodsoorzaken statistieken wordt geen informatie verstrekt over de validiteit van de aangeleverde data. Hierdoor is niet uit te sluiten dat COVID-19 in 2020 als onderliggende doodsoorzaak wordt overschat.
4.6 Noodzaak reflectie van CBS op gehanteerde methode en richtlijn
Het is voorstelbaar dat met een stringentere richtlijn de omvang van COVID-19 als onderliggende doodsoorzaak (substantieel) zou kunnen verminderen. Dat kan dan weer de beeldvorming over de ernst van COVID-19 beïnvloeden. Een onderbouwing van de huidige richtlijn is daarom van belang. Ook onderzoek naar het effect van een stringentere richtlijn is nodig. Dat het CBS de WHO richtlijn volgt om bij COVID-19 of het vermoeden daarvan COVID-19 als onderliggende doodsoorzaak op te geven doet niets af aan de noodzaak om daar onderzoek naar te (laten) doen. Temeer er geen wetenschappelijke onderbouwing is voor die richtlijn. Uiteindelijk observeren we in 2020 ten opzichte van 2019 een (forse) daling van het verwachte aantal overige doodsoorzaken. Dit zou reden tot nadenken moeten zijn over deugdelijkheid van de huidige richtlijn.
5 Nosocomiale infecties
Een ander probleem is het fenomeen van de zogenoemde nosocomiale infecties. Een nosocomiale infectie (ziekenhuisinfectie) betreft een door verblijf in het ziekenhuis ontstane infectie. Bij het ‘Middle East respiratory syndrome’-coronavirus (MERS-CoV) is nosocomiale transmissie een belangrijke oorzaak voor secundaire infecties gebleken [13] en ook in dit geval is het voorstelbaar dat een ziekenhuispatiënt juist eerst in het ziekenhuis het virus heeft opgelopen terwijl hij oorspronkelijk voor een andere aandoening in het ziekenhuis is gekomen.
5.1 Beperkt effect preventiemaatregelen en isolatieprotocollen
Met preventiemaatregelen en isolatieprotocollen en richtlijnen heeft men geprobeerd om nosocomiale COVID-19 infecties te voorkomen [14], echter gezien de meldingen in de media van regelmatige corona-uitbraken in ziekenhuizen lijkt men daar maar slechts ten dele in geslaagd te zijn. [15] [16] [17] [18] Daar komt bij dat ziekenhuisinfecties ook optreden in een verpleegafdeling, poliklinische faciliteit of zorginstelling. Bij ongeveer 10% van de gehospitaliseerde patiënten komt een ziekenhuisinfectie voor. De mortaliteit onder die patiënten bedraagt circa 5%. [19] In hoeverre deze cijfers ook van toepassing zijn op nosocomiale COVID-19 infecties is niet bekend. Deze kwantificering kan daarbij wel als werkhypothese dienen.
5.2 Invloed op aantal coronadoden
Op het doodsoorzakenformulier zal door een (schouw)arts een overlijdensgeval na een nosocomiale COVID-19 infectie en een positieve PCR test als start van de causale keten worden opgenomen. Het CBS zal dit coderen als U07.1 (COVID-19, virus geïdentificeerd). De richtlijn voor schouwartsen om bij een positieve uitslag COVID-19 altijd als de start te zien van de causale reeks is discutabel. Daar is pathologisch onderzoek voor nodig en dat wordt standaard niet uitgevoerd. De huidige procedure en definities maximeren COVID-19 als doodsoorzaak zolang geen onderscheid wordt gemaakt met of door COVID-19 overleden. Dat vereist aanpassing van de procedures en definities die nu worden gehanteerd door de (schouw)arts bij het invullen van het doodsoorzakenformulier en de codering daarvan door het CBS. Nosocomiale COVID-19 infecties zullen de omvang van COVID-19 als doodsoorzaak dus doen toenemen en bijdragen aan een overschatting van het daadwerkelijke aantal COVID-19 doden.
6 Discussie
Hanteer WHO-richtlijn minder stringent
Voor de onderliggende doodsoorzaken maakt het CBS gebruik van de informatie die door (schouw)artsen wordt verstrekt. Uit het voorgaande is af te leiden dat er reden is om te twijfelen aan de validiteit en betrouwbaarheid van het aantal sterfgevallen met COVID-19 als onderliggende doodsoorzaak. De aantallen zijn weliswaar het gevolg van de huidige richtlijn, maar COVID-19 lijkt veel meer dan verwacht de opgave van andere doodsoorzaken te verdringen. Dit komt vooral door een bias die ontstaat bij het interpreteren van de doodsoorzaak. Als er meerdere doodsoorzaken zijn opgegeven, wordt COVID-19 altijd als primaire doodsoorzaak gezien als deze er bij staat. Ook spelen nosocomiale infecties hierin een rol. Het CBS kan een overschatting van het aantal COVID-19 doodsoorzaken beperken door een stringentere richtlijn te gaan hanteren om COVID-19 als onderliggende doodsoorzaak op te nemen in de causale keten.
Hier is tegenin te brengen dat de definitie van de WHO afkomt en er geen reden is om te twijfelen aan de validiteit van de aangeleverde cijfers. Er is echter geen reden om de WHO richtlijn zonder meer te omarmen omdat een (wetenschappelijke) onderbouwing daarvan ontbreekt.
Meld onzekerheden COVID-19 doodsoorzaken bij tabellen
Het CBS zou op zijn minst bij de statistieken melding kunnen maken van deze mogelijk substantiële onzekerheid bij de introductie in 2020 van COVID-19 als onderliggende doodsoorzaak. Nader onderzoek zou meer passen bij de wettelijke taak van het CBS om de nauwkeurigheid van de statistieken te bevorderen (artikel 3 lid 2b Wet op het Centraal bureau voor de statistiek). [20]
Dat het CBS ook de taak heeft om dienstbaar te zijn aan de overheid lezen we in artikel 3 lid 1 Wet op het Centraal bureau voor de statistiek lezen we:
…”Het CBS heeft tot taak het van overheidswege verrichten van statistisch onderzoek ten behoeve van praktijk, beleid en wetenschap en het openbaar maken van de op grond van zodanig onderzoek samengestelde statistieken.”…
Vanuit dat standpunt is het te verklaren dat het CBS zal vasthouden aan de huidige werkwijze.
Tot slot
Van belang is dat er een discussie wordt geïnitieerd over de algemene validiteit van de opgave van de onderliggende doodsoorzaken aan het CBS en over de specifieke richtlijnen die een rol spelen bij het verwerven en verwerken van COVID-19 als onderliggende doodsoorzaak in de doodsoorzaakstatistieken.
7 Referenties
[1] https://opendata.cbs.nl/statline/CBS/nl/dataset/7052_95/table?dl=4B194
[2] Wet op de lijkbezorging: https://wetten.overheid.nl/BWBR0005009/2018-08-01
Kamerstukken dossier 30696: https://zoek.officielebekendmakingen.nl/dossier/30696
(geraadpleegd op 20-12-2021)
[3] Medical certification, ICD mortality coding, and reporting mortality associated with COVID-19 Technical note. 7 June 2020 https://apps.who.int/iris/bitstream/handle/10665/332297/WHO-2019-nCoV-Mortality_Reporting-2020.1-eng.pdf
(geraadpleegd op 20-12-2021)
[4] https://www.cbs.nl/nl-nl/nieuws/2021/14/3-9-duizend-mensen-overleden-aan-covid-19-in-december-2020/doodsoorzaak
(geraadpleegd op 16-12-2021)
[5] https://www.cbs.nl/nl-nl/deelnemers-enquetes/decentrale-overheden/decentrale-overheid/doodsoorzaak/adviezen-cbs-gebruik-van-covid-19-op-doodsoorzaakverklaring--b-formulier--
Publicatiedatum: 28 april 2020
(geraadpleegd op 20-12-2021)
[6] https://www.cbs.nl/nl-nl/onze-diensten/methoden/onderzoeksomschrijvingen/korte-onderzoeksbeschrijvingen/doodsoorzakenstatistiek
Tabelinformatie bij - Overledenen; belangrijke doodsoorzaken (korte lijst), leeftijd, geslacht Controle doodsoorzaakverklaring.
(geraadpleegd op 20-12-2021)
[7] CBS podcast 13-10-2021 https://www.cbs.nl/nl-nl/podcast/2021/40/aflevering-7-over-doodsoorzaken-corona-en-meer
(geraadpleegd op 20-12-2021)
[9] Schadé E. De betekenis van de opgave van de doodsoorzaken door de huisarts voor de kwaliteit van de statistiek. Ned Tijdschr Geneeskd 1986;130, nr 51. https://www.ntvg.nl/system/files/publications/1986123070001a.pdf
[10] Tweel J vd, Harteloh P, Leeuw P de. Doodsoorzaak vaak fout ingevuld: hoe kan het beter? Medisch Contact. 01-10-2018 https://www.medischcontact.nl/nieuws/laatste-nieuws/artikel/doodsoorzaak-vaak-fout-ingevuld-hoe-kan-het-beter.htm
(bekeken en geprint op 04-01-2022)
[11] https://class.whofic.nl/browser.aspx?scheme=ICD10-nl.cla
[13] https://www.ntvg.nl/artikelen/middle-east-respiratory-syndrome
‘Middle-East respiratory syndrome’ Ned Tijdschr Geneeskd. 2014;158:A8119
(bekeken op 13-11-2022)
[14] https://lci.rivm.nl/richtlijnen/covid-19
(bekeken op 13-11-2022)
[15] https://www.nationalezorggids.nl/ziekenhuizen/nieuws/58192-corona-uitbraak-op-verpleegafdeling-umcg.html
(bekeken op 13-11-2022)
[16] https://www.nu.nl/coronavirus/6117072/catharina-ziekenhuis-eindhoven-opnieuw-getroffen-door-corona-uitbraak.html
(bekeken op 13-11-2022)
[17] https://www.nrc.nl/nieuws/2021/03/08/corona-uitbraak-in-leids-ziekenhuis-lumc-a4034712?t=1668333677
(bekeken op 13-11-2022)
[18] https://nos.nl/artikel/2351591-corona-uitbraak-onder-personeel-twee-ok-s-limburgs-ziekenhuis-dicht
(bekeken op 13-11-2022)
[19] https://mens-en-gezondheid.infonu.nl/aandoeningen/174075-ziekenhuisinfecties-oorzaken-soorten-en-risicofactoren.html
Laaste update 23-03-2020 (bekeken op 13-11-2022)
[20] https://wetten.overheid.nl/BWBR0015926/2019-01-01
Kamerstukken in dossier 28277: https://zoek.officielebekendmakingen.nl/dossier/28277
(geraadpleegd op 16-12-2021)
*****
Naar: Homepage Onderzoekvaccins
Naar: Facebook Onderzoekvaccins
Naar: MeWe Onderzoekvaccins
Naar: Twitter @onderzoekvaccin
Naar: Telegramkanaal Onderzoekvaccins
Abonneer je op het Telegramkanaal en je wordt op de hoogte gehouden van nieuwe publicaties op deze website. (Abonneren is hetzelfde als volgen op Facebook.)
